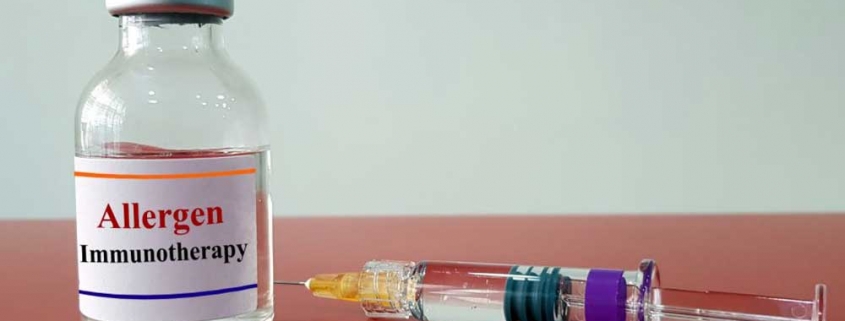Le malattie allergiche sono probabilmente sempre esistite. Le prime descrizioni della rinite allergica risalgono ai primi decenni del 1800. Fino al 1960 si può calcolare che le malattie allergiche (rinite e asma, dermatite atopica e da contatto, allergie alimentari ecc.) fossero presenti tra l’1% e il 2% della popolazione.
Dal 1960, nei paesi occidentali, l’aumento è stato vertiginoso. Già nel 1970 si calcola che le malattie allergiche colpissero il 4,5% della popolazione per passare all’8,4% nei primi anni 80 e al 20% nel 2010. L’organizzazione mondiale della sanità stima che nel 2050 si potrà arrivare ad un 50% di popolazione allergica.
Quali sono attualmente le ipotesi più accreditate per giustificare questo aumento?
La prima è senza dubbio la cosiddetta “ipotesi igienica” (ipotesi di Strachan del 1989). In questo caso la responsabilità viene attribuita al fatto che il nostro sistema immunitario “lavora” meno rispetto al sistema immunitario dei nostri nonni e bisnonni e diminuisce così un tipo di linfociti (i linfociti T helper-1) che sono “protettivi” nei confronti delle malattie allergiche. La maggior parte della popolazione prima del secondo conflitto mondiale viveva vicino a stalle a stretto contatto con animali, beveva latte non pastorizzato, beveva spesso acqua del pozzo, non veniva sottoposta a vaccinazioni, non aveva a disposizioni armi per combattere le infezioni come gli antibiotici. Si trattava di una popolazione che, se fosse giunto ad una età adulta, avrebbe avuto un sistema immunitario molto forte. Ricordiamoci però che la mortalità infantile era molto elevata e che l’aspettanza di vita era molto più bassa di oggi.
Possiamo dire che derivata da questa ipotesi c’è l’ipotesi dei “vecchi amici” (ipotesi di Rook del 2003) che vede implicata, nel nostro organismo, la minor presenza di microorganismi commensali non patogeni che hanno accompagnato l’umanità in tutta la sua esistenza, microorganismi che sono la fonte di segnali immunomodulatori che prevengono le malattie immuno-mediate.
Raccoglie e modifica in parte queste due ipotesi, la più recente “barrier hypothesis”(formulata nel 2017 da Pothoven e Schleimer e ripresa nel 2021 da Akdis) che vede implicato un difetto delle barriere epiteliali cutanee, delle alte e basse vie respiratorie, e della mucosa intestinale. Questo difetto di barriera che comporterebbe l’aumento delle malattie immuno mediate e non solo, sarebbe legato ai detergenti industriali, ai detergenti domestici per l’igiene della casa e per l’igiene personale, a surfattanti, enzimi, emulsificanti presenti in cibi industriali, al fumo di sigaretta, al particolato atmosferico, al materiale incombusto emesso dai vecchi motori diesel, a microplastiche ecc.
Difficile ipotizzare come invertire in maniera efficace la rotta se non attraverso un approccio multidisciplinare e ad un cambiamento globale, ormai imprescindibile, dello stile di vita.
Archivio per anno: 2022
Poche terapie al mondo hanno una esperienza così consolidata come la terapia desensibilizzante specifica (AIT: allergen immunotherapy). Centodieci anni di storia che di certo pesano sulle sue spalle come un sigillo di efficacia e sicurezza.
La prima pubblicazione a riguardo è del 1911 sulla prestigiosa rivista Lancet da parte di Noon. All’epoca non si conosceva quasi nulla degli intimi meccanismi che conducono alla reazione allergica. Le immunoglobuline E (IgE) che, come abbiamo imparato leggendo le pagine di questo sito, sono gli anticorpi che producono gli allergici, sarebbero state scoperte più di 50 anni dopo. Noon inoculando degli estratti di polline, che allora si pensava contenesse delle generiche “tossine” ottenne un miglioramento dei sintomi congiuntivali primaverili nei pazienti affetti da “febbre da fieno”. Il primo trial controllato sulla terapia è del 1954 ad opera di William Frankland . Da allora è stato un susseguirsi di studi che hanno portato a dimostrare quelle che sono le pietre miliari dell’immunoterapia desensibilizzante. Johnston e Dutton nel 1968 sottolinearono il fatto che l’AIT può prevenire l’asma nei bambini. Johansson e Bennich descrissero nel 1982 l’induzione da parte dell’AIT di anticorpi bloccanti l’allergia (le immunoglobuline G4) che sono alla base del meccanismo di azione dell’AIT e della sua persistente efficacia alla sospensione. Oltre alla produzione delle IgG4 (cosiddette “bloccanti”) venne descritto nel 1998 da ADKIS e collaboratori l’induzione dal parte dell’AIT di linfociti T regolatori che inducono una soppressione della risposta allergica. È di Creticos nel 1989 e nel 1998 dei ricercatori italiani Passalacqua e Canonica la descrizione della riduzione della infiammazione allergica (infiammazione eosinofila) in seguito all’AIT.
Su PUB MED la biblioteca medica del National Institute of Health sono indicizzati ad oggi (26/01/2022) 8060 articoli sui meccanismi dell’AIT e 7162 articoli sulla sua efficacia.
Possiamo di usufruire di una terapia che incide a fondo sui meccanismi dell’allergia, che migliora i sintomi e riduce il consumo di farmaci, con un’efficacia che persiste nel tempo, prevenendo lo sviluppo di nuove allergie e la comparsa di asma. Nel campo, per fortuna meno frequente, dell’allergia agli imenotteri la terapia desensibilizzante quasi azzera il rischio clinico.
A fronte di tutto questo meno dell’1% dei pazienti allergici viene trattato con una terapia desensibilizzante e soprattutto pochissimi conoscono questa opportunità. Questo è un vero mistero….